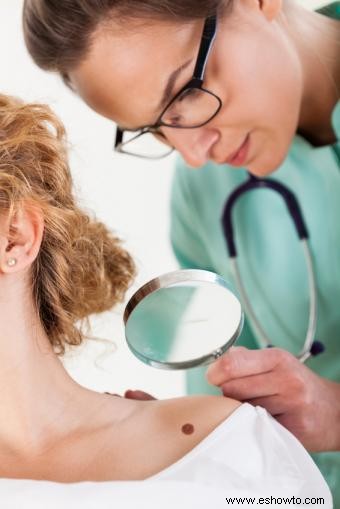
Un diagnóstico de melanoma se clasifica en cinco etapas principales, de 0 a IV. Cada etapa describe la gravedad de la enfermedad, su extensión desde el sitio primario, el pronóstico y las opciones terapéuticas. La detección y estadificación temprana mejoran significativamente las tasas de éxito en el tratamiento.
Descripción general de la estadificación del melanoma
La estadificación sigue el sistema TNM de 2010, establecido por el Comité Conjunto Estadounidense sobre el Cáncer (AJCC) y la Unión Internacional para el Control del Cáncer (UICC).
Clasificación TNM
El sistema evalúa:
- El grosor microscópico (T), medido en milímetros (profundidad de Breslow) para estadios I y II.
- Presencia o ausencia de ulceración microscópica (estadios I-III).
- Extensión a ganglios linfáticos (N) y si están confluentes (estadio III).
- Metástasis distantes (M) a piel, ganglios lejanos u órganos (estadio IV).
Relevancia de los criterios TNM
- Melanomas gruesos (>4 mm) o ulcerados tienen mayor riesgo de diseminación.
- Tumores delgados (<1 mm) y no ulcerados ofrecen mejor pronóstico.
- Tumores intermedios (1-4 mm) presentan riesgo moderado; una vez diseminados, el tratamiento es más complejo.
Proceso de estadificación
Recopila datos del paciente y el tumor para asignar la etapa TNM, incluyendo:
- Historia clínica y examen físico.
- Inspección de lesiones cutáneas.
- Análisis de sangre, como niveles de lactato deshidrogenasa (LDH).
- Biopsia para confirmar diagnóstico, grosor, ulceración, índice mitótico y grado de atipia.
- Pruebas para metástasis: biopsia de ganglio centinela (SLNB), imagen (TC, RM, PET), aspiración con aguja fina (FNA).
Esta información se agrupa por gravedad en una etapa específica.
Melanoma en estadio 0
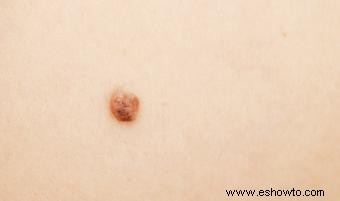
El melanoma in situ se limita a la epidermis (melanocitos basales). No invade dermis ni disemina, con tasa de curación del 100%.
Signos y síntomas
Área plana hiperpigmentada, lunar o peca. Puede picar, rara vez ulcerarse o sangrar. Ganglios no agrandados.
Patología y estadificación
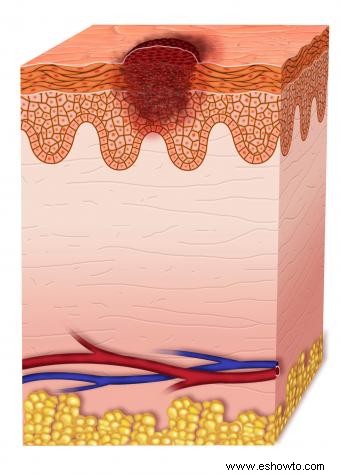
Biopsia muestra melanocitos atípicos en epidermis, sin invasión. Pocos mitos, sin subdivisiones.
Tratamiento
Escisión local amplia (1-2 cm de margen).
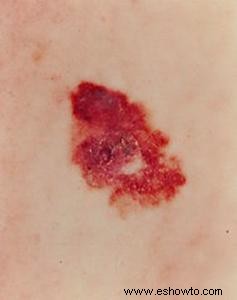
Melanoma en estadio I
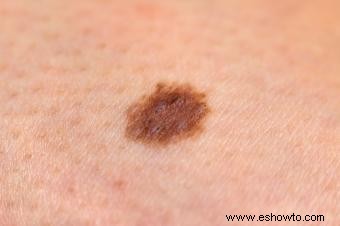
Invade dermis superficialmente (grosor <2 mm), sin metástasis. Supervivencia a 5 años: 92-97%.
Signos y síntomas
Lesión hiperpigmentada, bordes irregulares, posible picor/ulceración. Ganglios normales.
Patología y estadificación
Biopsia: Grosor <2 mm, pocas mitosis. SLNB: Opcional en tumores >1 mm o ulcerados.
Subdivisiones
IA: ≤1 mm, sin ulceración. IB: ≤1 mm ulcerado o 1,01-2 mm sin ulceración.
Tratamiento
Escisión amplia (1-2 cm). SLNB si indicada; linfadenectomía si positivo. Inmunoterapia adyuvante en casos selectos.
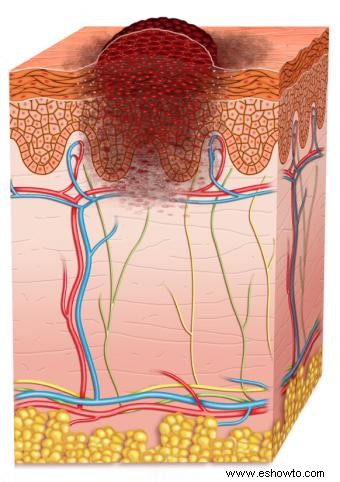
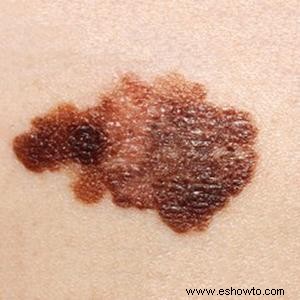
Melanoma en estadio II
Invasión dérmica profunda (grosor >1 mm), sin afectación ganglionar. Supervivencia a 5 años: 53-81%.
Signos y síntomas
Lesión >2 cm, multicolores, irregular, posible picor/sangrado.
Patología y estadificación
Biopsia: Grosor >1 mm (hasta >4 mm), mayor atipia/mitosis. SLNB: Recomendada.
Subdivisiones
IIA: 1,01-2 mm ulcerado o 2,01-4 mm sin. IIB: 2,01-4 mm ulcerado o >4 mm sin. IIC: >4 mm ulcerado.
Tratamiento
Escisión amplia. SLNB; linfadenectomía si positivo. Terapia adyuvante (inmunoterapia/radiación).
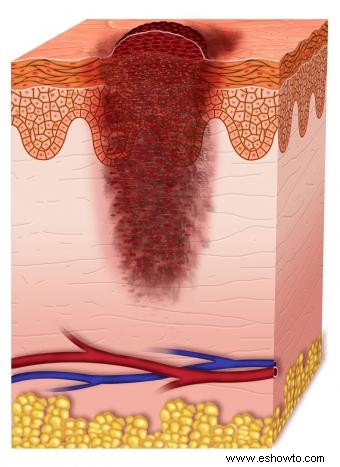
Melanoma en estadio III
Diseminación regional (piel satélite, ganglios linfáticos). Supervivencia a 5 años: 40-78%.
Signos y síntomas
Lesión irregular, ganglios palpables, posible dolor.
Patología y estadificación
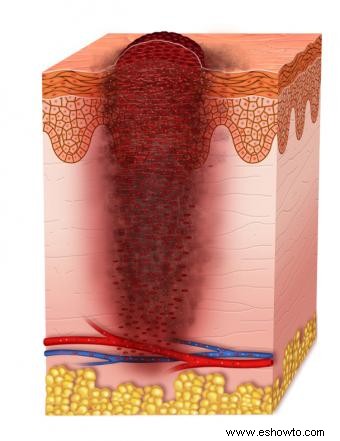
Tumor variable, ulceración pronóstica clave. Pruebas: SLNB, imagen.
Subdivisiones
IIIA/IIIB/IIIC según ulceración, nudos ganglionares y extensión.
Tratamiento
Cirugía (escisión + linfadenectomía). Adyuvante: inmunoterapia (ipilimumab, interferón, IL-2), quimio, radiación, terapias dirigidas (vemurafenib si BRAF+), ensayos clínicos.
Melanoma en estadio IV
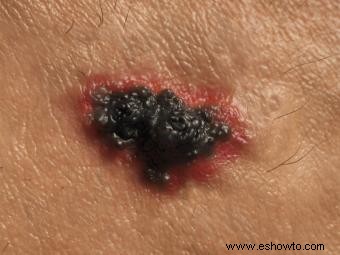
Metástasis distantes (piel, pulmones, hígado, cerebro). Supervivencia a 5 años: 15-20%.
Signos y síntomas
Lesión grande, síntomas por metástasis.
Patología y estadificación
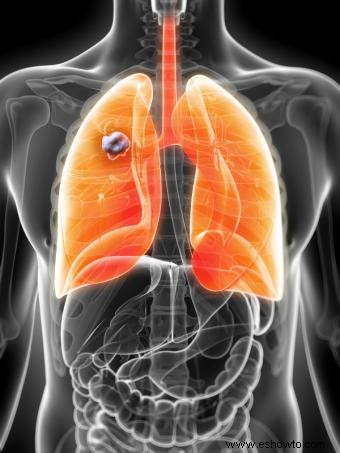
Grosor/ulceración irrelevantes. LDH elevada. Pruebas exhaustivas.
Subdivisiones
IVA/IVB/IVC por sitio metástasis/LDH.
Tratamiento
Inmunoterapia (ipilimumab, IL-2), terapias dirigidas (vemurafenib/dabrafenib BRAF+), quimio (dacarbazina), cirugía/radiación paliativas, ensayos clínicos.
Diagnóstico temprano y estadificación
Estadios estandarizados mejoran pronóstico. Detección precoz salva vidas.
Evalúe su riesgo
Consulte ante cambios en lesiones cutáneas. Reduzca riesgos si es de alto riesgo.

